こんにちは。
いつもriroblogをご覧頂きありがとうございます。
☑本記事の内容
- 診療アシスタントについて
- 意思決定支援
- 無資格で医療の世界に入りたい方
こんな悩みを持ったあなたに。

当記事は診療アシスタントを目指している方に向けた記事です。
目次
ひとり介護の強い味方は【診療アシスタント】どんな仕事?
引用:平成28年版厚生労働白書-人口高齢化を乗り越える社会モデルを考える-

本題入る前に少し近年の社会背景に触れたいと思います。
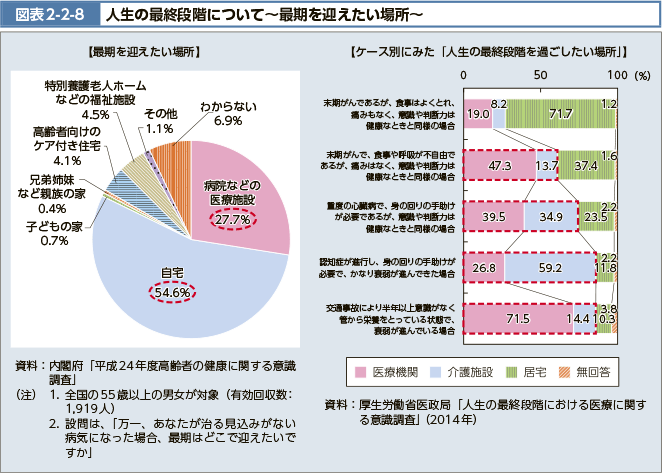
2014年の資料ではありますが、高齢者の方で、自宅で最期を迎えたい、と思っている人は全体の54%というアンケート調査が出ています。
では実際どのような結果になっているのか?
- 病院で亡くなっている方
- 自宅で亡くなっている方
2013年頃の統計を調べると自宅で亡くなっている方は全体の1割ほどです。

どうしてこうなっているの?
様々な要因はありますが、1つは戦後間もない頃は7~8割の方が最期を自宅で迎えられる方が多く、いわば「人の死」が日常的でした。
高齢化

高齢化が進み、これからどんどん病院で亡くなる人の数が増えるといったなかで、国は病院の中で対応しきれない患者さんを、自宅で看取ってほしいといった政策を10年前から打ち出しています。
この制作を「地域包括ケアシステム」と言います。
このシステム、簡単に言えば、住み慣れた地域の中で最期まで自分らしい生活ができるように、地域で支えてくださいと言ったシステムです。
地域包括ケアに携わる方々はいわゆる専門職の方で、各々役割があり、当然診療所の医師にも役割があります。
医師の役割
ご存じの通り医師の役割は「医療」です、医療なのですが実際に在宅の現場では、単純に診察、投薬だけでなく、訪問看護師さんへの連絡調整や、家族を支えていく為のコミュニケーションや環境調整、心に踏み込んだ意思決定支援の役割も担っています。
たしかに在宅医療は医師1人でも可能です。しかし先ほど述べたことを医師1人で行うのは負担が大きいのではないでしょうか?
そもそも非常勤のDrにできるのでしょうか?書類業務のみならず、現場での医師の役割もタスクシフトして、どのDrでも質の高い医療、環境調整、意思決定支援を提供できるシステムが必要なのではないでしょうか?
診療アシスタントの重要性

理想的な診療アシスタント像は、医師の補助だけではなく、積極的に環境調整や連絡調整を行い、患者、家族の意思決定支援ができる人です。
その為にはまず、診療の補助をスムーズに行わなければなりません。
どんな診療所のアシスタントも、医師の診療補助が基本です。
環境調整
アシスタントが環境調整を行う上での第一歩は、家を良く観察し、危険を探しだすことから始まります。
例えば、高齢者が寝たきりになってしまう主な原因の一つは転倒です。
特に下半身の骨折はQOLに直結する重大なケガになりえます。
転倒による骨折の治療を終えた患者さんは、自宅に戻ってきても、また転倒するのではないか?と怖くて歩けなくなる方や、なかなか以前のように動けずに、ストレスを感じる人は少なくありません。
メンタルのケアも必要です。
また在宅医療を提供するうえで、認識すべきポイントがあります。
それは「自宅の環境が整って、はじめて医療が成り立つ」という点です。
しかし、まれに地域包括ケアセンターから紹介で

かかりつけ医はない、体調悪そうだが動けない、訪問診療をお願いしたい、ちょっと部屋が散らかっています。
と連絡があり、伺ってみたらゴミ屋敷だった、というケースでは、切れ目のない医療提供ができないですよね。
また、自宅で熱中症が原因で、脱水になった患者さんに点滴しても、療養場所の温度や湿度をまず整えてあげないと体調は良くならないですよね。
環境を整えるタイミング
認知症や、老衰の方は自然の経過でADLが低下していくので、どのタイミングで介護サービスを導入すればよいのか比較分かりやすいですが、若いがんの患者さんは亡くなる数か月前まで、ADLが自立して歩行が可能な方もいて、介護保険サービスの導入に抵抗がある方も少なくありません。
しかし一度体調を崩すと、一気に最期の時を迎えるケースが多いです。
時には体調が悪くなった時の状況をお話して、事前にサービスを導入しておく、ということも重要です。
おさらい
環境調整には、まず「療養環境が整うことで医療が整う」事を理解うえで、療養環境を確認し、状況に応じ、タイミングよく介護サービスの提案を、患者さんに行い、各所へ連絡するというのが基本です。
日々のコミュニケーションのなかで、患者さんああしたい、こうしたいという希望を引き出し、それを叶える為の調整業務ができたらならば、大変素晴らしいことです。
意思決定支援
まずは言葉の意味を理解しておきましょう。
本来、意思決定支援は誰がやっても良いことです。
在宅医療において意思決定支援が必要な場面は数多く存在します。
患者家族が「不安と心配」を抱いているという点です。
診療アシスタントが意思決定支援を行うにはハードルが高いかもしれないですが、在宅医療のコアになる部分を、自分の中に落とし込めば診療アシスタントでも患者さん、ご家族の「不安、心配」を取り除き、意思決定支援ができるはずです。
まとめ
繰り返しになりますが、医師の役割は「医療」です、医療なのですが実際に在宅の現場では、診察、投薬だけではなく、訪問看護師さんへの連絡調整や、家族を支えていく為のコミュニケーションや環境調整、意思決定支援の役割も担っています。
これらを一人の医師が担うには限界があります。
診療アシスタントも、積極的に患者さんにかかわり、診療補助のみならず、環境調整や意思決定支援ができるようステップアップしていき、自身自身の成長が患者さんの為になる、ということを一人一人が自覚することが大切です。


